Het belang van patiëntbetrokkenheid vanaf dag één






Om onderstaande en alle andere premium artikelen te lezen, moet u inloggen of een account aanmaken.
U kunt nog {free_articles_left} premium artikel gratis lezen. Om meer premium artikelen te lezen, moet u inloggen of een account aanmaken.
Hartfalen is een groeiend gezondheidsprobleem. Jaarlijks krijgen ruim 43.000 Nederlanders deze diagnose1. Voor ongeveer 1.400 patiënten met vergevorderd hartfalen is optimale behandeling niet beschikbaar door een structureel tekort aan donorharten.
Huidige alternatieven, zoals een steunhart, brengen complicaties met zich mee en leiden vaak tot een beperkte kwaliteit van leven (KvL)2. Het resultaat is dat deze technologieën voornamelijk gericht zijn op overleven, terwijl het dagelijks functioneren en de ervaren KvL voor veel patiënten minstens zo bepalend zijn.
Een patiënt verwoordde dit treffend: “Overleven is één ding, maar als ik alleen nog op een stoel kan zitten en niets meer kan doen met mijn kleinkinderen, dan is dat voor mij geen leven meer.”
Precies die uitspraak vormt de basis voor het project dat we hieronder beschrijven. Niet alleen de vraag ‘Hoe verlengen we levens?’ is relevant, maar vooral: ‘Hoe ontwikkelen we een technologie die niet alleen levens verlengt, maar ook werkelijk kwaliteit aan dat leven toevoegt?’
Dat vraagt om iets fundamenteels: patiënten vanaf dag één betrekken. Niet als laatste stap, wanneer een technologie al vorm heeft gekregen, maar als richtinggevende stem vanaf het allereerste projectvoorstel. Want alleen wanneer hun waarden, zorgen, grenzen en wensen structureel worden meegenomen, kan een kunsthart ontstaan dat niet alleen werkt in het lichaam, maar ook past in het leven van patiënten, naasten en in de werkomgeving van medisch professionals.
De context van dit onderzoek is het Holland Hybrid Heart (HHH) project. Een NWO‑project (2022–2030) waarin een totaal artificieel hart (TAH) wordt ontwikkeld voor patiënten met vergevorderd hartfalen. In het onderzoek komen zachte robotica, weefselengineering en sensortechnologie samen.
Het consortium bestaat uit hogescholen, universiteiten, UMC’s en onderzoeksinstellingen. Het doel: een hybride TAH ontwikkelen dat een zoogdier ten minste drie maanden in leven kan houden, om vervolgens deze technologie door te ontwikkelen richting toepassing als nieuwe behandeling die hartpatiënten een verbeterde KvL biedt.
Binnen dit consortium is het ophalen van behoeften van patiënten, naasten en medisch professionals in het ontwerp- en ontwikkelproces een belangrijk uitgangspunt. Want: ‘Wat doet hartfalen met de KvL van een patiënt?’ en ‘Welke rol en verwachtingen hebben zorgprofessionals en naasten in het toekomstige zorgpad van een TAH?’.
Daarom kiezen we bewust voor een mensgerichte benadering. Waar technisch onderzoek vooral vraagt ‘Kan het?’, richten wij ons op ‘Hoe moet het, voor wie, en onder welke voorwaarden?’.
We voerden 20 interviews met patiënten, 11 met medisch professionals en 8 met naasten over dagelijks leven met hartfalen, hun definitie van KvL en voorwaarden voor acceptatie van een TAH. Omdat gesprekken over een nog niet‑bestaande, ingrijpende technologie zorgvuldig moeten gebeuren, kozen we voor mensen met ervaring met ernstig hartfalen die op dat moment niet acuut of instabiel waren (zoals met donorhart of steunhart). Zo kregen we rijke input van patiënten, zonder dat dit voor extra belasting van de patiënt zorgt.
We spraken niet primair over techniek, maar juist over wat voor hen belangrijk is in het leven. Van daaruit vertaalden we hun antwoorden naar minimale voorwaarden en wenselijke eigenschappen voor een toekomstig TAH. Ter toetsing en verdieping bestond er een focusgroep (patiënten n=9; naasten n=3; medisch professionals n=4).
Uit zowel de interviews als de focusgroep komt een consistent beeld naar voren: KvL draait voor patiënten om meerdere thema’s, maar vooral om het kunnen meedoen. Mensen willen hun dagelijks leven kunnen vormgeven, betekenisvolle activiteiten uitvoeren en sociale relaties onderhouden. Energie is daarbij de belangrijkste voorwaarde, zonder energie vallen plannen en sociale deelname weg.
“Je wilt veel plannen, maar als het die dag niet gaat, moet je loslaten”, aldus een deelnemer aan de focusgroep. Daarnaast helpt mentale veerkracht met het omgaan met beperkingen, terwijl angst en onzekerheid KvL kunnen ondermijnen. “…het leven houdt niet op met hartfalen; je doet dingen op een ander tempo.” Ook biedt sociale steun van familie, vrienden en werkgevers emotionele stabiliteit en praktische hulp.
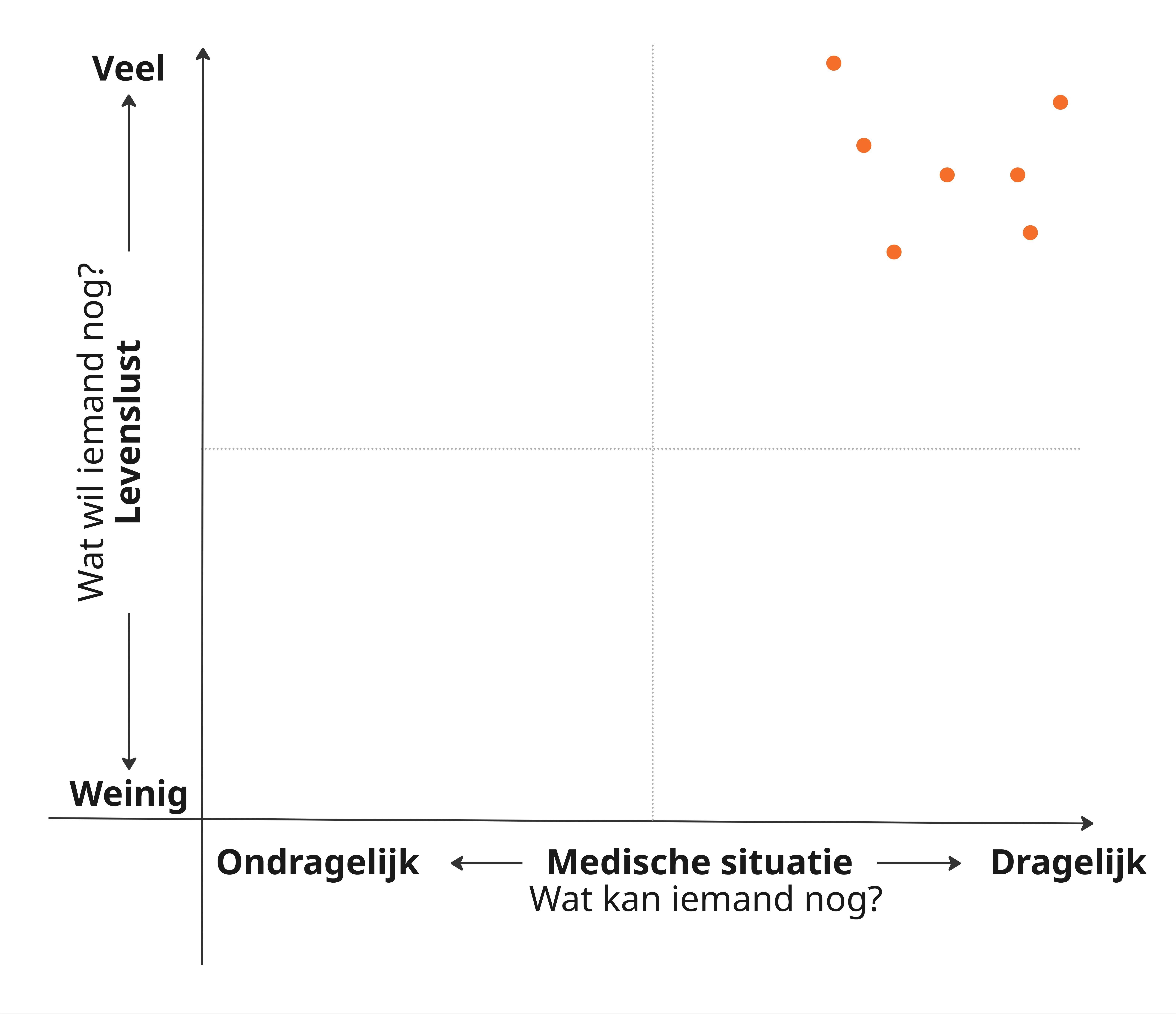
Een opvallende bevinding is dat veel geïnterviewde patiënten hun eigen KvL als goed ervaren, ondanks een objectief zware medische situatie. Om dit te duiden, hebben we een matrix ontwikkeld met twee assen die de kern van KvL vatten (zie de matrix hierboven): ‘Wat wil ik nog?’ (levenslust) en ‘Wat kan ik nog?’ (medische situatie). Vrijwel alle deelnemers positioneerden zichzelf in het kwadrant rechtsboven: hoge levenslust en dragelijke medische situatie, ondanks dat deze situatie voor veel patiënten uiteenliep.
In die afweging spelen wie de persoon is en zijn patiëntreis een belangrijke rol. Dit verklaart waarom wensen en eisen variëren tussen twee patiënten met dezelfde aandoening én binnen dezelfde patiënt in verschillende fasen van hartfalen.
Uit dit onderzoek komen vooralsnog twee belangrijke conclusies naar voren. Ten eerste impliceert dit voor de ontwikkeling van het TAH dat zo’n kunsthart niet direct KvL kan verbeteren, maar kaders schept als stabiliteit en energie, waarbinnen patiënten hun KvL kunnen behouden of hervinden. Daarom moet het doel van het HHH-project niet geformuleerd worden als ‘KvL verbeteren door middel van een TAH’, maar als: ‘De medische basis zó stabiliseren en voorzien van betrouwbare energie, dat mensen hun dagelijks leven, rollen en sociale deelname weer kunnen organiseren’.
Een tweede conclusie betreft de manier waarop het consortium de ontwikkeling van het TAH zou moeten prioriteren. Voor patiënten die geen andere behandelopties meer hebben, is overleving het primaire doel. Voor deze groep is niets doen geen optie en ligt de prioriteit bij het realiseren van een werkend, stabiel en veilig TAH dat de objectieve medische situatie verbetert.
Pas wanneer deze basis stevig staat, ontstaat ruimte om te werken aan eigenschappen die vooral voor de bredere patiëntgroep relevant zijn, zoals bijvoorbeeld, meer energie, compactheid en discretie, en minder zichtbare componenten. Dit betekent dat het consortium stap voor stap beweegt van ‘acceptabel/minimaal’ (een stabiele, leefbare basis, lage risico’s, beperkte dagelijkse belasting en behoud van autonomie) naar ‘wenselijk/ideaal’ (vrijheid, normaliteit, onopvallendheid en gemak).
De inzichten over KvL, urgentie en wat patiënten écht belangrijk vinden, helpen de verschillende onderzoeksteams om scherpere keuzes te maken. We zien dat discussies binnen het consortium door deze resultaten verschuiven: niet alleen praten over hoe het hart technisch kan werken, maar ook over hoe het moet aansluiten op het leven van toekomstige gebruikers. Dit om te waarborgen dat toekomstige patiënten, naasten en medisch professionals het TAH vertrouwen en daarmee ook accepteren.
In de komende vijf jaar blijven we de patiënt structureel betrekken. Dit doen we door een klankbordgroep vorm te geven waar we periodiek met patiënten samenkomen en verkennen hoe ontwerpkeuzes in prototypen zich vertalen naar het dagelijks leven met een TAH. Deze informatie brengen we direct naar het consortium. Zo wordt elke technische beslissing niet alleen afgewogen op veiligheid en functionaliteit, maar ook op acceptatie.
Deze aanpak laat zien hoe belangrijk het is om de patiëntstem te vertegenwoordigen in complexe, langlopende technische projecten. Alleen door patiënten vanaf dag één actief te betrekken, kunnen we technologie ontwikkelen die niet alleen technisch werkt, maar ook aansluit bij de behoeften en waarden van de uiteindelijke gebruikers.
Dit onderzoek wordt uitgevoerd binnen het kader van het NWO-project Holland Hybrid Heart (NWA.1518.22.049) dat wordt getrokken door Erasmus MC.
