Digitale middelen in de ouderenzorg moeten beter samenwerken








Om onderstaande en alle andere premium artikelen te lezen, moet u inloggen of een account aanmaken.
U kunt nog {free_articles_left} premium artikel gratis lezen. Om meer premium artikelen te lezen, moet u inloggen of een account aanmaken.
Zorgverleners worden overspoeld met digitale oplossingen. Deze zouden werk uit handen moeten nemen, maar omdat deze middelen niet goed met elkaar communiceren verhogen ze de druk op de werkvloer juist. We onderzochten in opdracht van het ministerie van Volksgezondheid, Welzijn en Sport (VWS) deze problemen, en brachten de knelpunten in kaart. In dit artikel gaan we verder in op oplossingen voor dit probleem. We beschrijven hoe digitale hybride oplossingen over de grens worden ingezet in de ouderenzorg, en we laten zien hoe afsprakenstelsels interoperabiliteit mogelijk kunnen maken.
De druk op medewerkers in de ouderenzorg neemt toe. Het aantal Nederlanders dat ouder is dan 65 blijft groeien, net als het aantal inwoners van 80+. Dit zorgt ook voor een toename aan zorgbehoevende ouderen. Om de druk te verlichten worden digitaal hybride hulpmiddelen ontwikkeld. Dat zijn technologieën met een fysieke én digitale component. Het gaat over veel verschillende oplossingen, zoals een bedsensor, een heupairbag of een dwaalsensor die de toestand van een zorgbehoevende en diens omgeving meet en/of ondersteunt.
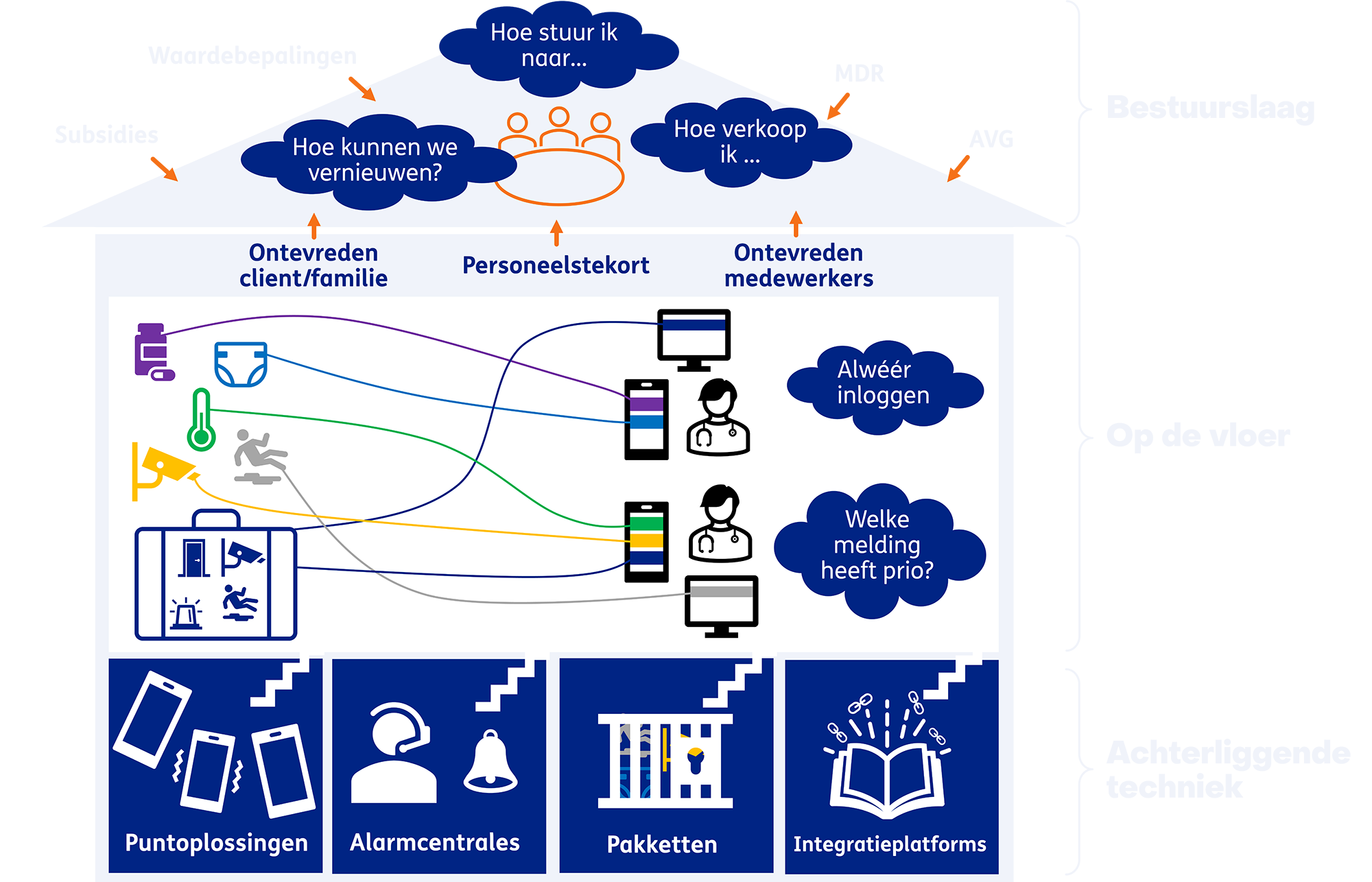
Zorgverleners krijgen op basis van deze metingen alarmen in verschillende systemen op verschillende apparaten, die niet goed met elkaar communiceren. Daarom moeten ze met verschillende apparaten rondlopen om de status van hun cliënten bij te houden en krijgen ze geregeld één of meerdere alarmen binnen. Daardoor verliezen zorgverleners het overzicht over de metingen en voelen ze zich eerder overvoerd dan geholpen.
In opdracht van VWS onderzocht TNO de problemen met betrekking tot de communicatie tussen digitaal hybride zorgtoepassingen in de intramurale langdurige zorg: de interoperabiliteitsproblemen. Daarvoor hebben we interviews gehouden met zorgverleners, technische leveranciers en intermediaire organisaties, en relevante rapportages geraadpleegd. We laten zien dat het probleem complex is – er zijn veel stakeholders met verschillende belangen en verantwoordelijkheden, het zorgveld en de markt zijn gefragmenteerd. Het resultaat is een breed scala aan digitale diensten, en een breed scala signalen die deze diensten uitgeven, die niet eenvoudig met elkaar te integreren zijn.
Een oplossing hiervoor is daarom óók niet eenvoudig. Een technische oplossing alleen volstaat niet, zelfs niet als deze vorm krijgt in nauw overleg met de mensen op de werkvloer. Uiteenlopende belangen en verantwoordelijkheden dragen bij aan een weerbarstige praktijk met tal van knelpunten. De belangrijkste knelpunten zijn:
Deze knelpunten zijn dus niet alleen technisch van aard, maar hangen ook samen met beleid, uitdagingen op de werkvloer en de beschikbaarheid van financiële middelen.
De hierboven benoemde knelpunten dragen bij aan de huidige verre-van-ideale situatie op de werkvloer. In een ideale toekomst wordt adequate zorg ondersteund door een integraal cliëntbeeld (Digital Twin), waarin data uit diverse bronnen naadloos samenkomen, aangevuld met aantekeningen van de zorgverlener. Het systeem geeft direct aan als er een alarmerende situatie ontstaat, welke prioriteit dit alarm heeft, en geeft relevante informatie over het alarm. Verdere analyse van alle gegevens kan nieuwe inzichten opleveren en leiden tot meer persoonsgerichte zorg voor de patiënt in kwestie of in het algemeen ('secundair' gebruik). Het integraal cliëntbeeld is te gebruiken door de zorgverlener, de cliënt en de zorginstelling.
Om dit toekomstbeeld te realiseren, is het nodig dat de (technische) interoperabiliteit (oftewel: databeschikbaarheid en API's) tussen sensoren en IT-systemen anders aangepakt wordt. In de rest van dit artikel kijken we er eerst naar hoe andere landen omgaan met de uitdagingen van dubbele vergrijzing. Vervolgens introduceren we een oplossingsrichting, de inrichting van een afsprakenstelsel, en trekken we lessen uit afsprakenstelsels in andere sectoren.
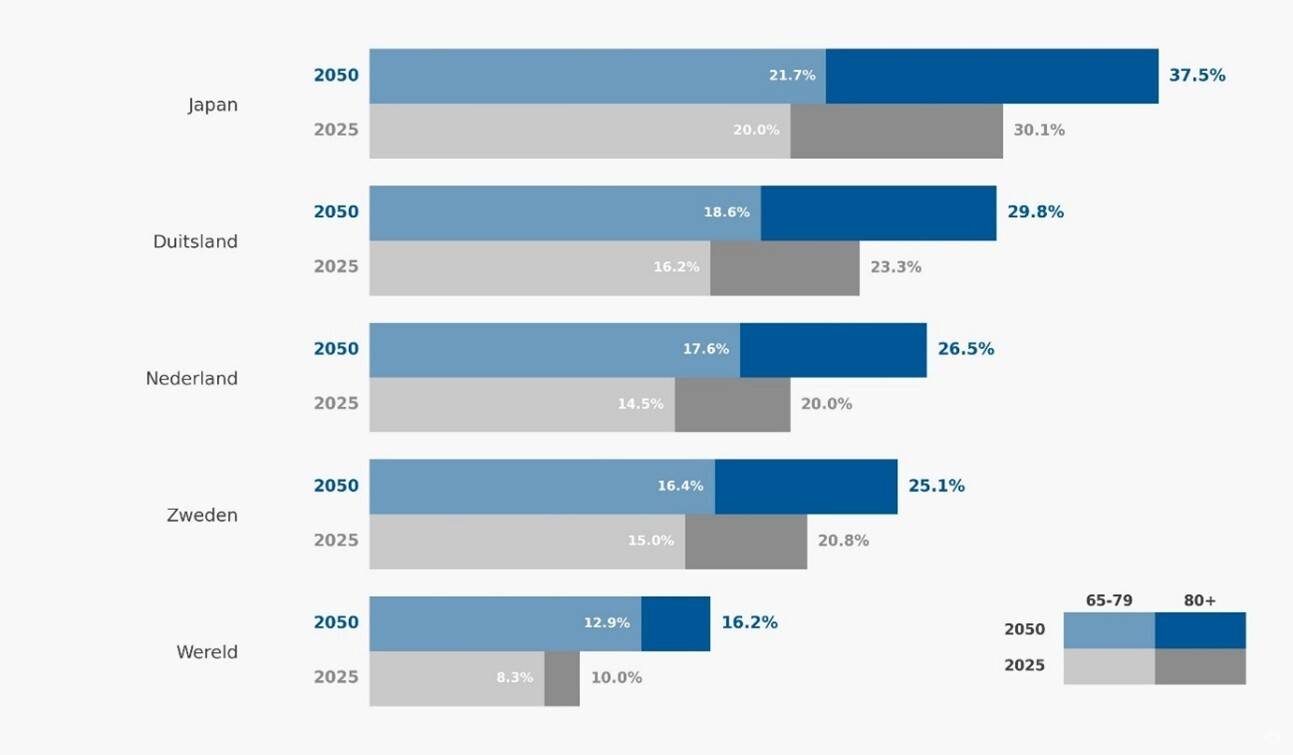
Wereldwijd neemt het oudere deel van de bevolking toe, terwijl de geboortecijfers tegelijkertijd dalen. De dubbele vergrijzing – een groeiend aandeel ouderen (65+) én een toename van het aantal 80-plussers – stelt landen wereldwijd voor vergelijkbare uitdagingen.1 De behoefte aan zorg groeit harder dan het aanbod van zorgmedewerkers, waardoor er wereldwijd veel belangstelling is voor de belofte van technologie als oplossing. Landen gaan hier op verschillende manieren mee om.
In Japan is de vergrijzing het meest uitgesproken. De overheid stimuleert hier actief de inzet van robotica, sensoren en AI in de ouderenzorg. Bijvoorbeeld sociale robots en monitoringtechnologieën. Al in 1995 werd dit bij wet geregeld.2 Sinds 2017 richten de maatregelen zich op de overgang van de samenleving naar Society 5.0, een Japanse toekomstvisie waarin digitale technologieën zoals AI en robotica diep geïntegreerd worden in het dagelijks leven, zo ook de gezondheidszorg.
Het doel is de zorg met behulp van telemedicatie en wearables zo remote mogelijk te maken, zodat de ouderen zo lang mogelijk zelfstandig kunnen blijven wonen. En er wordt geïnvesteerd in ouderenhuisvesting. Slechts 1% van de Japanse 65-plussers woont in een vorm van ouderenhuisvesting, vergeleken met bijna 19% in Nederland, van wie er volgens CBS/WOON 15% zelfstandig in een seniorenwoning woont, en volgens CBS StatLine 3,5% intramuraal.3
In Europa kent met name Duitsland een hoge mate van vergrijzing. Op het vlak van digitale zorg is Duitsland met een inhaalslag bezig: Gemeinsam Digital schetst een toekomstbeeld voor 2030, waarin digitalisering voor betere en efficiëntere zorg moet zorgen.4 Digitale toepassingen zoals elektronische patiëntendossiers en domotica zijn in opkomst, maar het tempo ligt niet hoog.5
Zweden staat bekend om hoogwaardige zorg. Digitale transformatie wordt daarbij gezien als een belangrijk middel om de kwaliteit hiervan verder te verbeteren. In 2023 liep de ouderenzorg echter nog ver achter in de digitale transformatie.6 Recente ontwikkelingen in Zweden Een recente ontwikkeling is SilviaBo: zelfstandige, slimme aparte woningen voor dementerende ouderen in Zweden, gesponsord door Ikea. Bewoners hebben veel bewegingsvrijheid door sensoren die beweging, slaappatronen en vitale functies monitoren.
Kortom, wereldwijd worden digitale hulpmiddelen ontwikkeld en ingezet om de vergrijzing het hoofd te bieden. Duitsland, Zweden en Japan laten zien dat dit een complexe opgave is die vraagt om een lange adem, samenwerking en gerichte investeringen. Omdat Japan vroegtijdig is begonnen met een grootschalige, geïntegreerde aanpak zijn de effecten van zo'n aanpak daar al te merken.
Ook in Nederland wordt ingezet op digitalisering om de zorg voor ouderen beter en efficienter te maken. Maar ondanks een groeiend aanbod van digitale hulpmiddelen wordt de beoogde efficiëntieslag nog niet gehaald. Onder andere vanwege een gebrek aan interoperabiliteit tussen verschillende systemen. Interoperabiliteit staat in Nederland daarom hoog op de beleidsagenda. In het Integraal Zorgakkoord (IZA, 2022), IZA Uitvoeringsakkoord gegevensuitwisseling (2024) en de Nationale Visie en Strategie voor het gezondheidsinformatiestelsel (NVS, 2023) zijn digitalisering en gegevensuitwisseling belangrijk onderwerpen. In het transitieplan landelijk dekkend netwerk (2025) wordt het Twiin Afsprakenstelsel aangewezen als de centrale plek voor het vastleggen en beheer van geharmoniseerde en gestandaardiseerde vertrouwensafspraken in de zorg, waaronder technische, organisatorische en juridische afspraken.7 In de volgende paragraaf trekken we lessen uit afsprakenstelsels in andere sectoren.
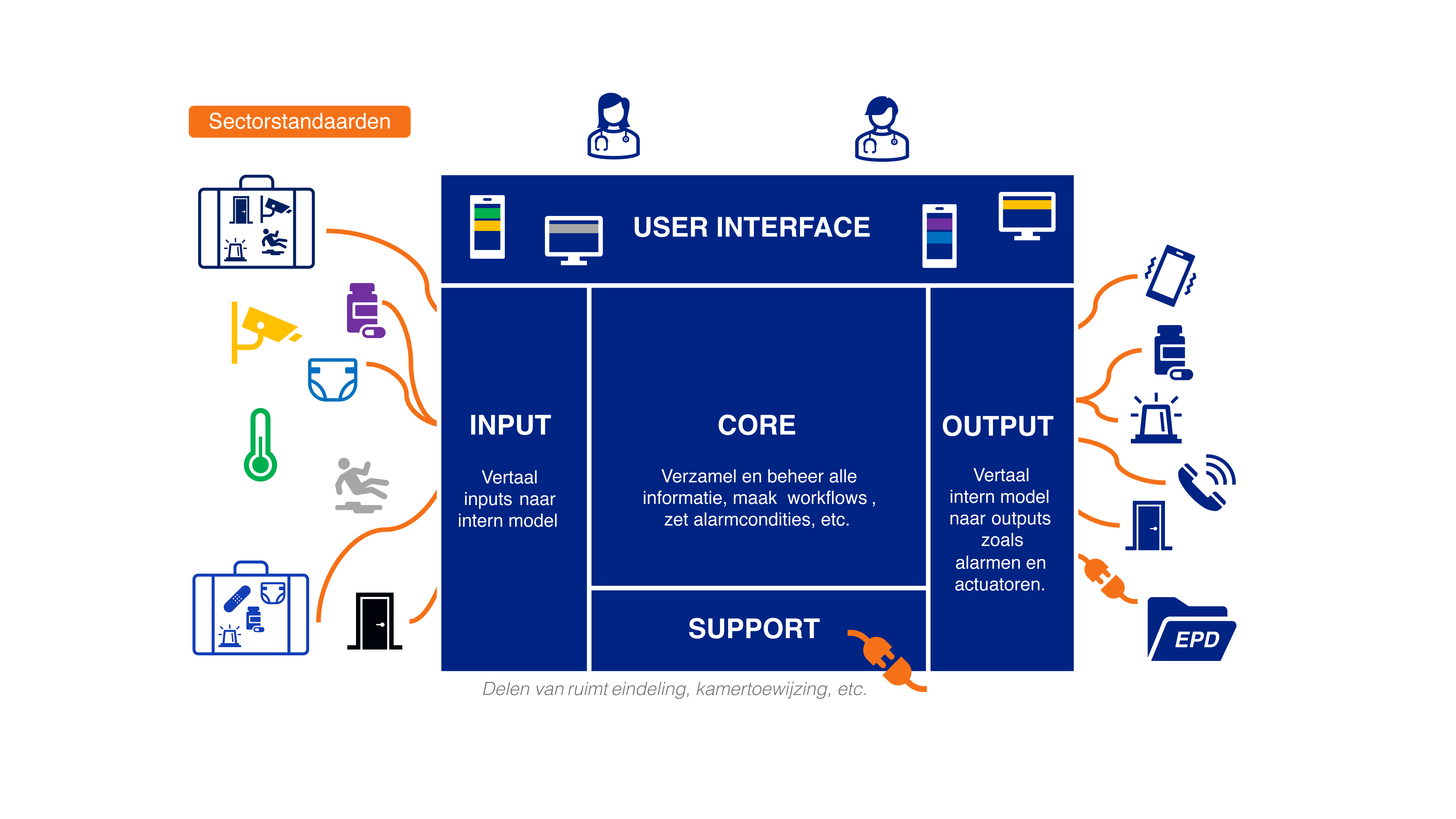
Een afsprakenstelsel wordt door de betrokken partijen samen opgezet, en bevat spelregels over architectuur en techniek. Waaronder het gebruik van technische standaarden en systemen, normenkaders, operationele processen, semantische standaarden, besturing en financiering van het stelsel en de rechten en plichten van partijen in het stelsel. Zoals de FAIR-dataprincipes voorschrijven moet ook de domeinspecifieke context meegenomen worden in het opstellen van een afsprakenstelsel. Tegelijkertijd kan veel geleerd worden van andere sectoren die kampen met interoperabiliteitsproblemen. Ook daar worden afsprakenstelsels ingezet om deze problemen te verminderen. Hieronder volgt een aantal voorbeelden.
De stelsels DSGO (ontwerp, bouw- en technieksector) en BDI (logistiek) komen beiden voort uit sectoren waarin veel kleine partijen afhankelijk zijn van leveranciers voor deeloplossingen en datahuishoudingen, en waarbij niet veel geld beschikbaar is. Een vergelijkbare situatie zien we in de langdurige zorg, waarin veel kleine zorginstellingen met weinig geld en kennis direct inkopen bij leveranciers en van hen afhankelijk zijn voor de mate en manier waarop data uitgewisseld en samengevoegd kunnen worden. Door een afsprakenstelsel in te richten kregen de kleine partijen de garantie dat de signalen aan bepaalde normen en standaarden voldoen, wat ze minder afhankelijk maakt van de leveranciers. Bij beide afsprakenstelsels zijn de desbetreffende ministeries actief betrokken in een strategische en faciliterende rol.
In het onderwijs zien we een situatie vergelijkbaar met de uitwisseling van gegevens in het Elektronische Cliënt Dossiers (ECD), namelijk in de vorm van leerlingvolgsystemen en digitale onderwijs- en leermiddelen. Het afsprakenstelsel dat hiervoor is opgericht heet EDU-V, dat net als een ECD moet omgaan met gevoelige data. De eisen voor beveiliging zijn daarom hoog, en scholen moeten daarop kunnen vertrouwen om zich te verbinden aan het stelsel. Inmiddels fungeert EDU-V met name als keurmerk, beheert door stichting EDU-V. Dit keurmerk schrijft voor dat de informatie-uitwisseling voldoet aan een aantal belangrijke eisen voor informatiebeveiliging en privacy.
Een vergelijkbare uitdaging speelt in de energiesector, waar een oplossing nodig was voor het koppelen van vele slimme apparaten van verschillende leveranciers. Hier is een duidelijke parallel met de zorg: net zoals diverse metingen over een cliënt moeten worden geïntegreerd, moeten in de energiesector signalen over de toestand van een gebouw (zoals een huis of kantoor) op een overzichtelijke manier samenkomen om effectief beheer mogelijk te maken. De aanpak biedt waardevolle lessen, met name het gebruik van een gestandaardiseerde semantische basis, oftewel een gezamenlijke taal. De zorgsector kan kijken naar initiatieven uit de energiesector voor het hergebruik van zulke standaarden.
Deze voorbeelden laten zien dat het opzetten van een afsprakenstelsel vraagt om een gezamenlijke, sectorbrede aanpak. De grootste uitdaging, zeker bij de totstandkoming van het stelsel, is het organiseren van credible commitment van verschillende partijen. Hiervoor moet het belang voor alle betrokkenen evident zijn, en de betrokkenen moeten vertrouwen kunnen hebben in de afspraken. Bovendien is het belangrijk dat de wijze van financiering en het beheer worden vastgelegd, zodat het afsprakenstelsel na de initiële opzet nog voort kan bestaan zonder push vanuit ministeries en projectfinanciering.
Steeds meer digitale hybride zorgtechnologie vindt de weg naar de werkvloer van de verpleeghuiszorg. Potentieel neemt dat werk uit handen van zorgverleners, en geeft het een rijker beeld van de status van cliënten. Op dit moment zijn zorgverleners op de werkvloer vooral druk met het reageren op en prioriteren van verschillende meldingen. Hiervoor moeten ze de verschillende apparaten waarop signalen binnenkomen in de gaten houden.
Om dit op te lossen moeten verschillende partijen met elkaar om tafel om de juiste randvoorwaarden te scheppen voor een afsprakenstelsel. Met oog voor marktregulering, afnemersondersteuning, verbetering van de gebruiksvriendelijkheid voor de eindgebruikers, en met aandacht voor de technische, fysieke en sociale omstandigheden in de langdurige zorg. Dat vereist een gezamenlijke, doelgerichte inspanning en voortdurende betrokkenheid van alle belanghebbende partijen om de gemaakte afspraken te onderhouden en verder te ontwikkelen in de komende jaren, binnen het beoogde afsprakenstelsel.